Rozpoznanie SSc‑ILD
Tomografia komputerowa wysokiej rozdzielczości (HRCT) i opieka wielodyscyplinarna zapewniają najdokładniejsze rozpoznanie i ocenę śródmiąższowej choroby płuc (ILD) u pacjentów z twardziną układową (SSc)1–3

HRCT STANOWI ZŁOTY STANDARD WŚRÓD NARZĘDZI DIAGNOSTYCZNYCH W SSc‑ILD4
Do rozpoznania SSc-ILD konieczne jest wyjściowe wykonanie przesiewowego badania HRCT w ramach szerszej diagnostyki klinicznej obejmującej badania czynnościowe płuc5
Więcej informacji na temat diagnozowania SSc-ILD przy użyciu HRCT
Pomimo ustalonej przydatności PFT w ocenie progresji ILD u pacjentów z SSc, badania te nie powinny być stosowane w oderwaniu od pozostałej diagnostyki, ponieważ mogą nie być wystarczająco czułe, aby wykryć ILD u pacjenta z SSc5,6
System oceny stadium zaawansowania – ograniczonej i rozległej choroby płuc u pacjentów z SSc‑ILD7
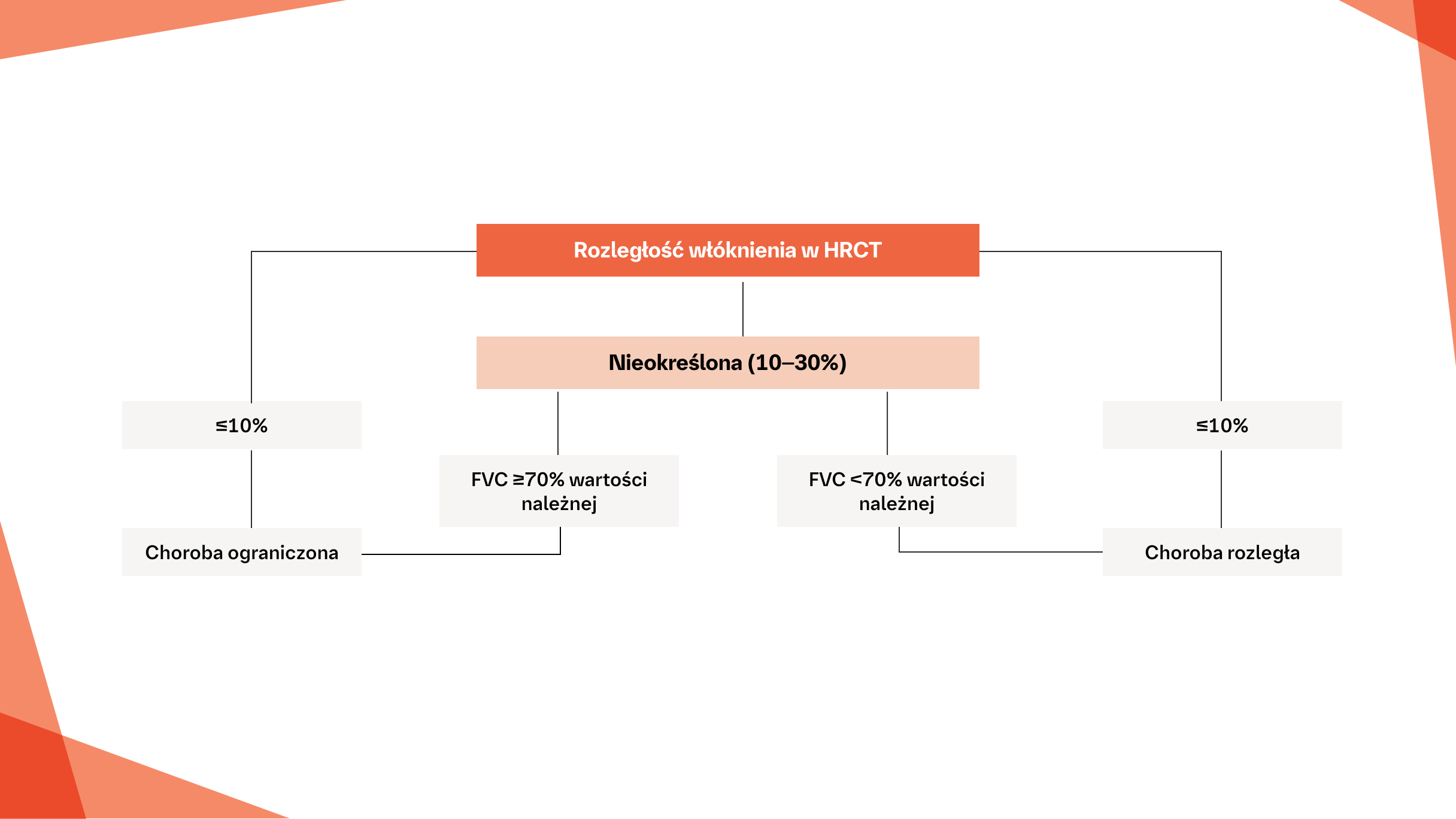
System oceny stadium zaawansowania w celu stratyfikacji pacjentów w oparciu o rozległość choroby w badaniu HRCT, z FVC% jako dodatkowym parametrem w przypadkach, gdy
rozległość choroby w badaniu HRCT jest nieokreślona.
Na podstawie: Goh NS. et al. Am J Respir Crit Care Med. 2008;177:1248-1254.
OCENA WIELODYSCYPLINARNA STANOWI ZŁOTY STANDARD W DIAGNOSTYCE ILD ORAZ OCENIE JEJ STOPNIA NASILENIA3
Pacjenci mogą być diagnozowani wcześnie i skuteczniej dzięki wielodyscyplinarnej ocenie i współpracy.1
Przykład zespołu multidyscyplinarnego w diagnostyce SSc‑ILD
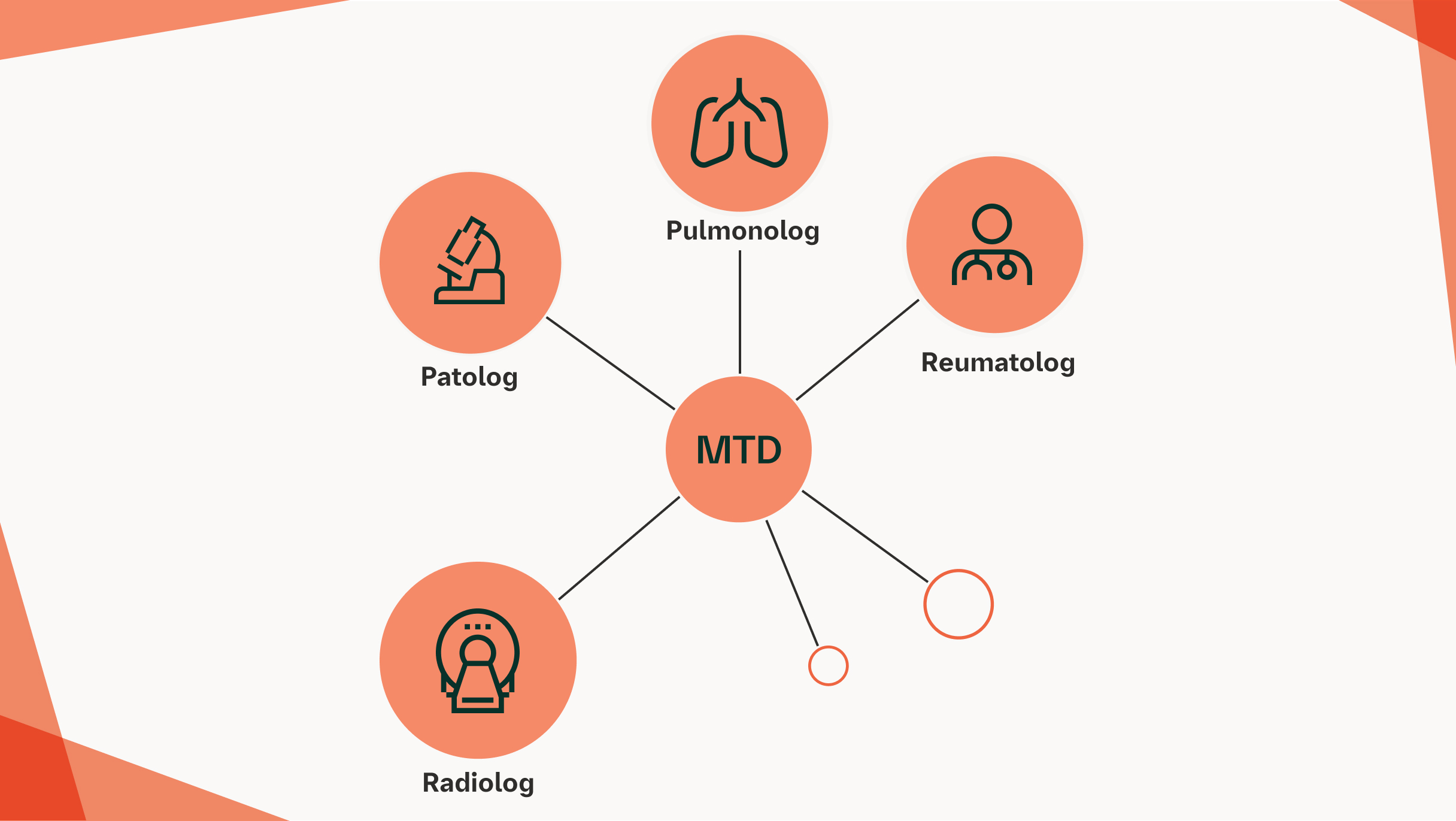
W przypadkach, gdy zwołanie konsylium wielodyscyplinarnego dla pacjenta z ILD jest trudne, dyskusję wielodyscyplinarną można przeprowadzić wirtualnie lub telefonicznie, aby umożliwić udział przedstawiciela każdej specjalizacji.8

Jak można ustalić rozpoznanie SSc-ILD?
Jak należy postępować z pacjentem z SSc‑ILD po ustaleniu rozpoznania?
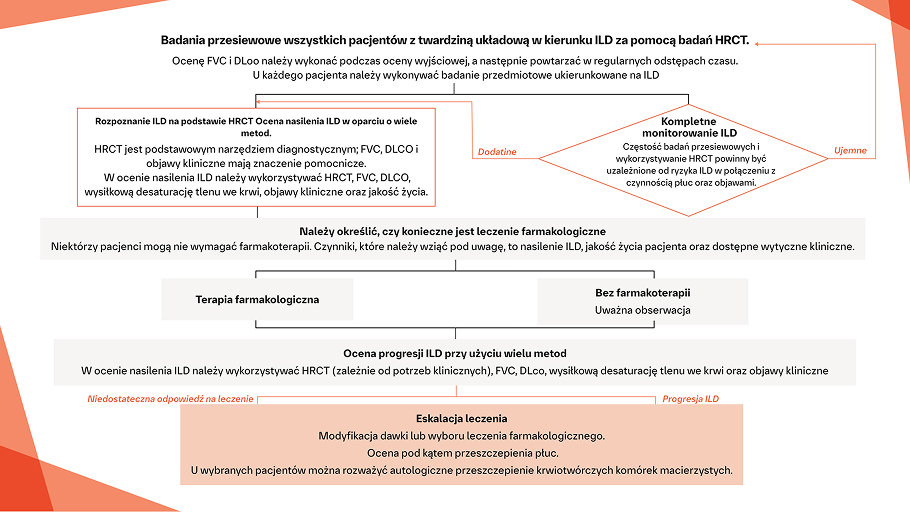
Leczenie SSc‑ILD

Ciągłe monitorowanie
w SSc‑ILD
Zapewnienie opieki
paliatywnej/wspomagającej
Przypisy
-
CTD-ILD: śródmiąższowa choroba płuc związana z chorobą tkanki łącznej; FVC: natężona pojemność życiowa; HRCT: tomografia komputerowa wysokiej rozdzielczości; ILD: śródmiąższowa choroba płuc; MDT: zespół wielodyscyplinarny; PFT: badania czynnościowe płuc; SSc: twardzina układowa; SSc-ILD: śródmiąższowa choroba płuc związana z twardziną układową.
-
Fischer A, Patel NM, Volkmann ER. Interstitial lung disease in systemic sclerosis: focus on early detection and intervention. OARRR. 2019;11:283–307.
-
Frauenfelder T, Winklehner A, Nguyen TDL, et al. Screening for interstitial lung disease in systemic sclerosis: performance of high-resolution CT with limited number of slices: a prospective study. Ann Rheum Dis. 2014;73:2069–2073.
-
Wells AU. Interstitial lung disease in systemic sclerosis. La Presse Médicale. 2014;43:e329–e343.
-
Chowaniec M, Skoczyńska M, Sokolik R, et al. Interstitial lung disease in systemic sclerosis: challenges in early diagnosis and management. Reumatologia. 2018;56:249–254.
-
Distler O, Assassi S, Cottin V, et al. Predictors of progression in systemic sclerosis patients with interstitial lung disease. Eur Respir J. 2020;55:1902026.
-
Distler O, Volkmann ER, Hoffmann-Vold AM, et al. Current and future perspectives on management of systemic sclerosis-associated interstitial lung disease. Expert Rev Clin Immunol. 2019;15:1009–1017.
-
Goh NS, Desai SR., Veeraraghavan S, et al. Interstitial lung disease in systemic sclerosis: a simple staging system. Am J Respir Crit Care Med. 2008;177:1248–1254.
-
Chung JH, Goldin JG. Interpretation of HRCT Scans in the Diagnosis of IPF: Improving Communication Between Pulmonologists and Radiologists. Lung. 2018;196:561–567.
-
Hoffmann-Vold AM, Fretheim H, Halse AK, et al. Tracking impact of interstitial lung disease in systemic sclerosis in a complete nationwide cohort. Am J Respir Crit Care Med. 2019;200:1258–1266.
-
Hoffmann-Vold AM, Allanore Y, Alves M, et al. Progressive interstitial lung disease in patients with systemic sclerosis-associated interstitial lung disease in the EUSTAR database. Ann Rheum Dis. 2020;217455.
-
Hoffmann-Vold AM, Maher TM, Philpot EE, et al. The identification and management of interstitial lung disease in systemic sclerosis: evidence-based European consensus statements. Lancet Rheum. 2020;2:e71–e83.
-
Ryerson CJ, Cayou C, Topp F, et al. Pulmonary rehabilitation improves long-term outcomes in interstitial lung disease: a prospective cohort study. Respir Med. 2014;108(1):203-210.
-
Kreuter M, Bendstrup E, Russell A, et al. Palliative care in interstitial lung disease: living well. Lancet Respir Med. 2017;5(12):968-980.
-
Maher TM, Wuyts W. Management of Fibrosing Interstitial Lung Diseases. Adv Ther. 2019;doi:10.1007/s12325-019-00992-9. [Epub ahead of print].
-
Sgalla G, Cerri S, Ferrari R, et al. Mindfulness-based stress reduction in patients with interstitial lung diseases: a pilot, single-centre observational study on safety and efficacy. BMJ Open Respir Res. 2015;2(1):e000065.
Materiały dla pacjentów po angielsku





