Leczenie SSc‑ILD
Rozpoczęcie leczenia u pacjentów ze śródmiąższową chorobą płuc związaną z twardziną układową (SSc-ILD) powinno mieć na celu zapobieganie progresji choroby, aby uniknąć nieodwracalnego uszkodzenia płuc1–3




DLACZEGO NALEŻY DĄŻYĆ DO ZAPOBIEGANIA PROGRESJI U PACJENTÓW Z SSc‑ILD?
Obecna praktyka leczenia pacjentów z SSc-ILD po wystąpieniu pogorszenia jest nieoptymalna.3 Może to prowadzić do utraty możliwości leczenia pacjentów, u których choroba postępuje, ponieważ w trakcie dalszej obserwacji stan tych pacjentów może być stabilny. Pacjenci z SSc-ILD z oznakami trwającej progresji, takimi jak pogorszenie czynności płuc lub pogorszenie radiologiczne, wymagają leczenia niezależnie od rozległości choroby.6
Algorytm postępowania klinicznego w SSc‑ILD2
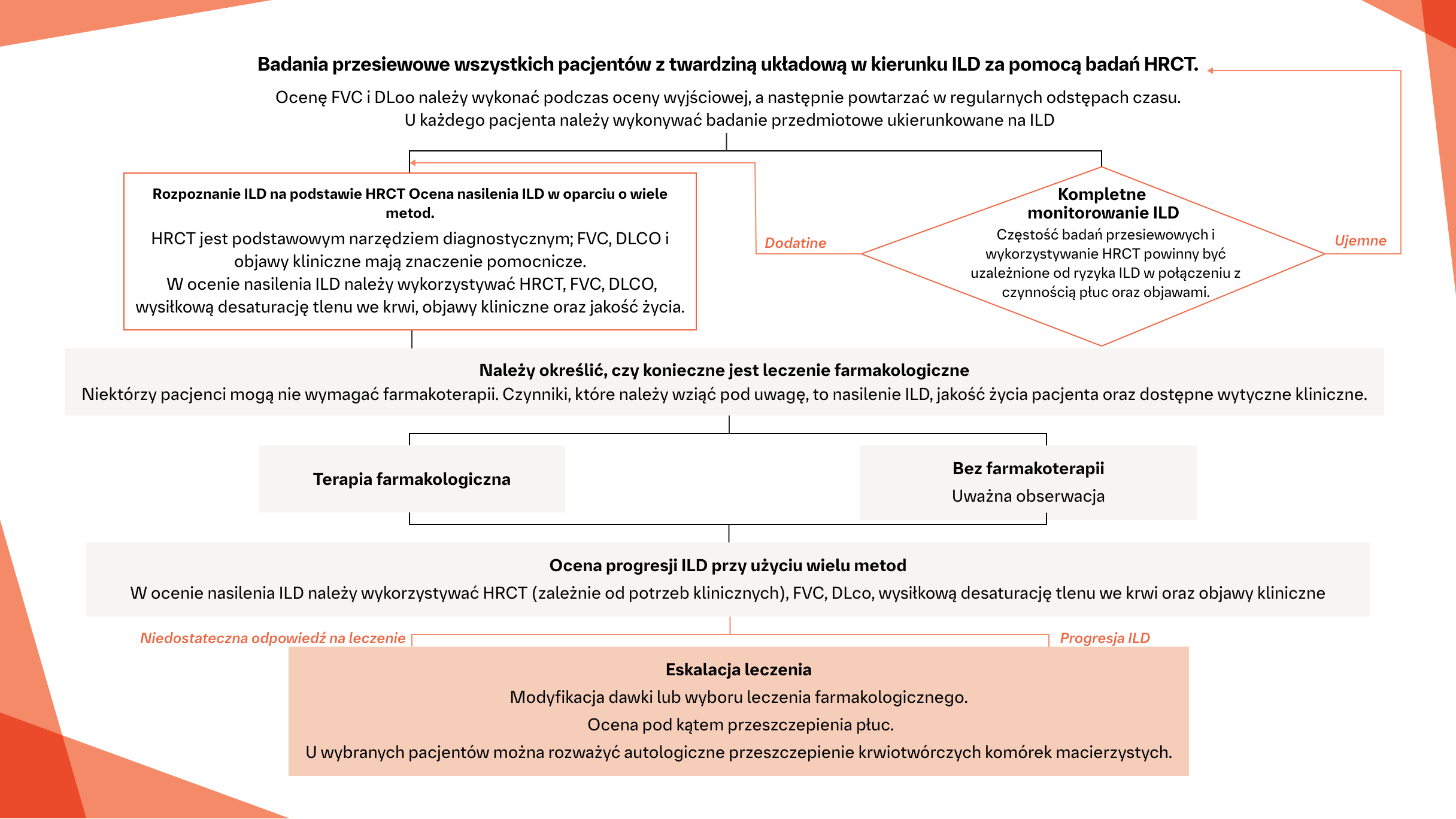
Algorytm ten zawiera krótkie podsumowanie konsensusu europejskiego opartego na dowodach, z uwzględnieniem uzupełniającego procesu Delphi, na podstawie opinii ekspertów z komitetu sterującego, w odniesieniu do identyfikacji i postępowania w SSc-ILD – do wykorzystania w praktyce klinicznej.
Na podstawie: Hoffmann-Vold AM, et al. Lancet Rheum. 2020;2:e71-e83.
WYKORZYSTANIE ZESPOŁU WIELOSPECJALISTYCZNEGO OPTYMALIZUJE OCENĘ I OPIEKĘ NAD PACJENTAMI Z SSc‑ILD2,7,8
Ze względu na wielonarządowy charakter SSc oraz złożony przebieg SSc-ILD, zaangażowanie zespołu wielodyscyplinarnego ma kluczowe znaczenie dla zapewnienia pacjentom optymalnej opieki.8
Przykład zespołu wielodyscyplinarnego w SSc‑ILD
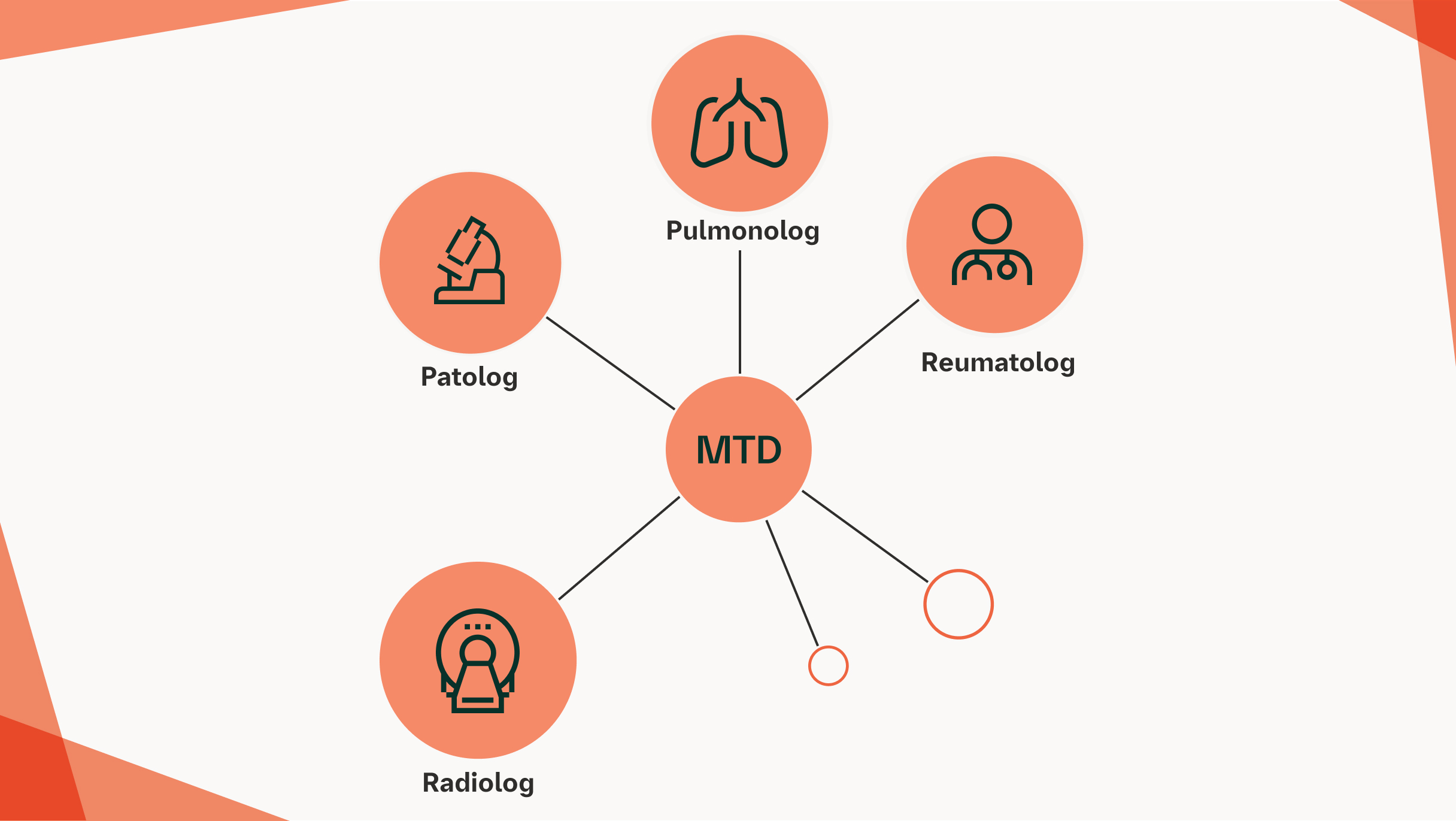
Optymalne prowadzenie pacjentów z SSc-ILD można osiągnąć poprzez współpracę reumatologów, pulmonologów i internistów2
Jakie inne kwestie należy brać pod uwagę w kontekście postępowania?

Ciągłe monitorowanie w SSc‑ILD
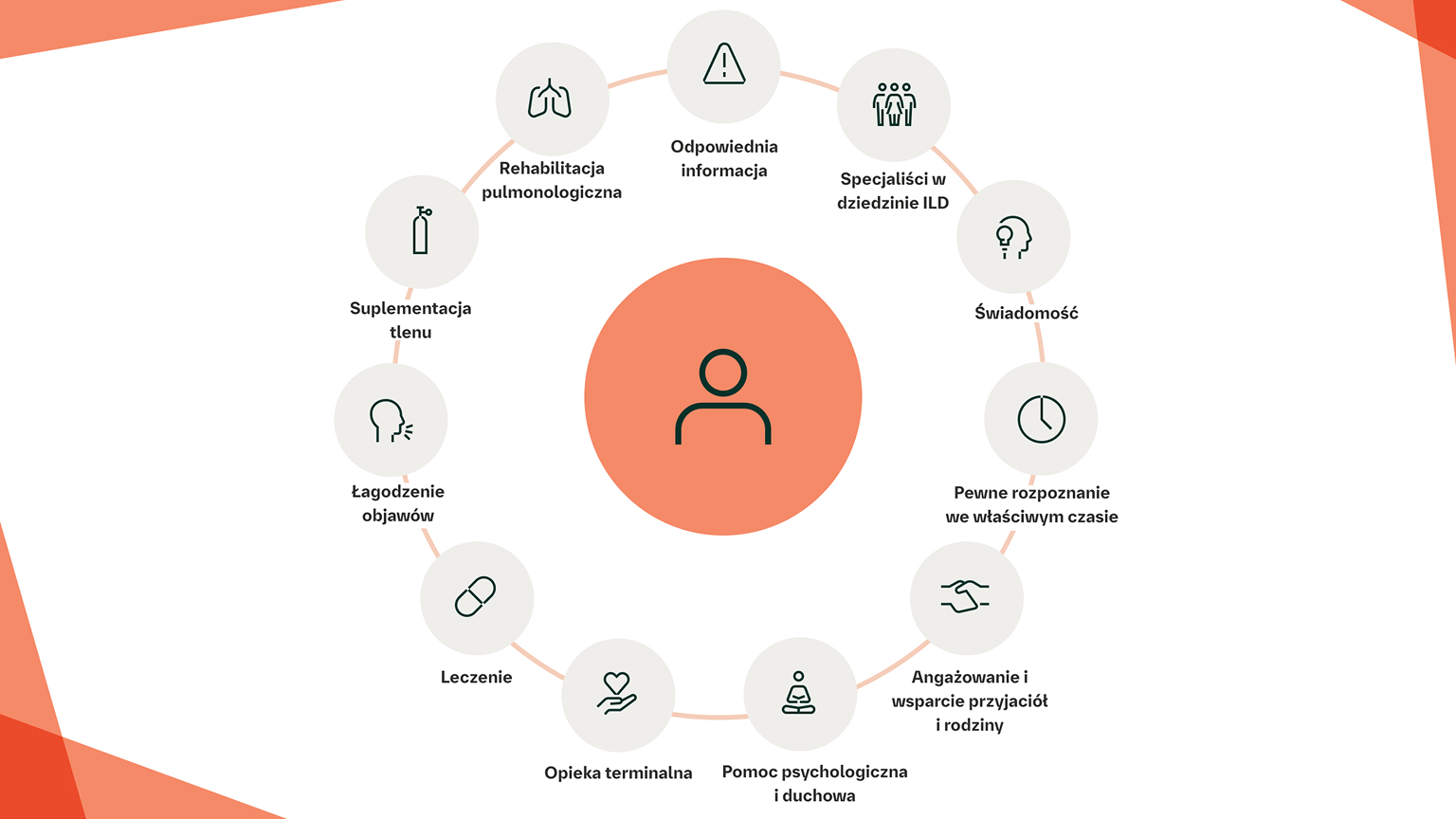
Zapewnienie opieki paliatywnej/wspomagającej

Zespoły wielodyscyplinarne
Przypisy
-
CTD-ILD: śródmiąższowa choroba płuc związana z chorobą tkanki łącznej; DLCO: pojemność dyfuzyjna płuc dla tlenku węgla; FVC: natężona pojemność życiowa; HRCT: tomografia komputerowa wysokiej rozdzielczości; ILD: śródmiąższowa choroba płuc; SSc: twardzina układowa; SSc-ILD: śródmiąższowa choroba płuc związana z twardziną układową.
-
Hoffmann-Vold AM, Allanore Y, Alves M, et al. Progressive interstitial lung disease in patients with systemic sclerosis-associated interstitial lung disease in the EUSTAR database. Ann Rheum Dis. 2020;217455.
-
Hoffmann-Vold AM, Maher TM, Philpot EE, et al. The identification and management of interstitial lung disease in systemic sclerosis: evidence-based European consensus statements. Lancet Rheum. 2020;2:e71–e83.
-
Distler O, Volkmann ER, Hoffmann-Vold AM, et al. Current and future perspectives on management of systemic sclerosis-associated interstitial lung disease. Expert Rev Clin Immunol. 2019;15:1009–1017.
-
Guler, S.A., Winstone, T.A., Murphy, D., et al. Does systemic sclerosis–associated interstitial lung disease burn out? Specific phenotypes of disease progression. Annals ATS. 2018;15;1427–1433.
-
Hoffmann-Vold AM, Fretheim H, Halse AK, et al. Tracking impact of interstitial lung disease in systemic sclerosis in a complete nationwide cohort. Am J Respir Crit Care Med. 2019;200;1258–1266.
-
Cappelli S, Bellando Randone S, Camiciottoli G, et al. Interstitial lung disease in systemic sclerosis: where do we stand? Eur Respir Rev. 2015;24;411–419.
-
Roofeh D, Jaafar S, Vummidi D, et al. Management of systemic sclerosis-associated interstitial lung disease. Curr Opin Rheumatol. 2019;31;241–249.
-
Fischer A, Patel NM, Volkmann ER. Interstitial lung disease in systemic sclerosis: focus on early detection and intervention. OARRR. 2019;11;283–307.
-
Distler O, Assassi S, Cottin V, et al. Predictors of progression in systemic sclerosis patients with interstitial lung disease. Eur Respir J. 2020;55;1902026.
-
Ryerson CJ, Cayou C, Topp F, et al. Pulmonary rehabilitation improves long-term outcomes in interstitial lung disease: a prospective cohort study. Respir Med. 2014;108(1):203-210.
-
Kreuter M, Bendstrup E, Russell A, et al. Palliative care in interstitial lung disease: living well. Lancet Respir Med. 2017;5(12):968-980.
-
Maher TM, Wuyts W. Management of Fibrosing Interstitial Lung Diseases. Adv Ther. 2019;doi:10.1007/s12325-019-00992-9. [Epub ahead of print].
-
Sgalla G, Cerri S, Ferrari R, et al. Mindfulness-based stress reduction in patients with interstitial lung diseases: a pilot, single-centre observational study on safety and efficacy. BMJ Open Respir Res. 2015;2(1):e000065.
-
Wijsenbeek M, Cottin V. Spectrum of Fibrotic Lung Diseases. N Engl J Med. 2020;383:958–968.
Materiały dla pacjentów po angielsku




